Холецистит
Содержание:
- Симптомы желчнокаменной болезни
- Осложненные формы
- Лечение
- Симптомы
- Симптомы постхолецистэктомического синдрома
- Методы диагностики дисфункции билиарного тракта
- Причины развития и предрасполагающие факторы
- Как лечить запоры после холецистэктомии
- Ферменты поджелудочной железы – виды и функции
- Улучшает пищеварение
- Часть 1. Самое важное о холеретиках
- В каких случаях нужно звонить в скорую
- Что такое ультразвуковое исследование желчного пузыря?
- Методы диагностики холецистита
- Методы диагностики желчнокаменной болезни
- Оливковое масло
- Борется с запорами
- От 5 до 25 лет
- Как устроены жёлчевыводящие пути и как они работают?
Симптомы желчнокаменной болезни
Симптомы желчнокаменной болезни
Острый калькулезный холецистит (желчная колика) вызывается нарушением оттока желчи из желчного пузыря. Камень закупоривает вход в желчный проток или входит в желчный проток и раздражает слизистую его стенок. Желчная колика (её также называют печеночной коликой – по локализации боли в области печени) проявляется такими симптомами, как:
- сильная боль в правом подреберье. Боль начинается внезапно, часто ночью. Продолжительность приступа может колебаться от нескольких минут до нескольких часов и даже дней. Характер боли – сначала острый, потом боль становится постоянной и тупой;
- сильная горечь во рту;
- тошнота, рвота. Приступ рвоты не приносит облегчения, в рвотной массе обнаруживается большое содержание желчи ;
- повышение температуры. При развитии гнойной формы заболевания температура может подниматься до 38-39°C;
- могут наблюдаться пожелтение кожи и белков глаз, вздутие живота, запор.
При подобных симптомах необходимо вызвать скорую помощь.
Симптомы хронического калькулезного холецистита проявляются менее остро. Они могут возникать или усиливаться после приема обильной и жирной пищи. Однако следует учитывать, что подобные симптомы свойственны и ряду других заболеваний.
Основные симптомы хронического калькулезного холецистита:
Метеоризм
Ощущаются дискомфорт и вздутие живота. В некоторых случаях наблюдается расстройство стула.
Горечь во рту
Также могут быть приступы тошноты после еды.
Боль в животе
Боль в области желчного пузыря является типичным проявлением желчнокаменной болезни. Боль локализуется в верхней средней или верхней правой части живота. Иногда на фоне боли может повышаться температура.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Лечение
Немедикаментозное лечение признаков и симптомов рефлюкс-эзофагита включает комплекс мероприятий по нормализации массы тела, рациональное дробное питание, временный или полный отказ от употребления жареной и жирной пищи, цитрусовых, кофе, специй и приправ, соусов, алкоголя. После приема пищи категорически запрещено выполнять наклоны туловища и находиться в положении лёжа. Медикаментозная терапия данного заболевания, включает прием антацидных препаратов, обволакивающих средств, H2 гистаминовых блокаторов и ингибиторов протонной помпы. При неэффективности консервативной терапии, назначается оперативное вмешательство, цель которого — ушивание нижнего пищеводного сфинктера.
С лечебно-профилактической целью рекомендован прием метапребиотика Стимбифид Плюс, который имеет трёхкомпонентный состав. Эффект метапребиотика обусловлен содержанием фруктополисахаридов, лактата кальция и фруктоолигосахаридов. Эти компоненты по отдельности и в совокупности стимулируют рост собственной кишечной и желудочной микрофлоры человека, нормализуют пищеварения, уменьшают интенсивность воспалительного процесса в пищеводе при ГЭРБ, положительно влияют на кислотность желудка и усиливают защитные свойства ЖКТ. Оценить преимущества метапребиотика по сравнению с пробиотиками и пребиотиками, поможет сравнительная таблица.
Симптомы
Острый панкреатит имеет характерные симптомы:
- Боль. Очаг боли может находиться под ложечкой (в эпигастральной области) в левом подреберье или в правом подреберье. Боль обычно отдает в левую лопатку, усиливается в положении лежа. При обширном воспалении поджелудочной железы боль может иметь опоясывающий характер. Боль при остром панкреатите нестерпимая, мучительная, настолько сильная, что может вызвать болевой шок с потерей сознания. Острый болевой приступ часто бывает спровоцирован жирной, жареной пищей, особенно в сочетании с алкоголем.
- Тошнота, рвота. Боль сопровождается тошнотой и неукротимой рвотой с желчью, которая не приносит облегчения.
- Высокая температура, озноб. Острое воспаление вызывает резкое повышение температуры тела до 38 градусов и выше.
- Пожелтение кожи (желтуха). Умеренное пожелтение кожи и склер глаз (желтуха) означает нарушение эвакуации желчи и участие желчевыводящих путей в развитии заболевания.
- Изменение цвета кожи. Характерные симптомы, указывающие на острый панкреатит — синюшные пятна в области пупка, на боках тела, лице, шее. Цвет лица становится сначала бледным, затем серым, землистым. Внизу живота, в области паха кожа приобретает зеленовато-синий оттенок.
- Потеря аппетита. Отвращение к еде объясняется отсутствием панкреатических ферментов в пищеварительном тракте. Вместо этого они остаются в поджелудочной железе, переваривая ее, или поступают в кровь, вызывая интоксикацию организма.
- Учащение пульса и дыхания.
- Повышенное потоотделение. Кожа становится влажной, покрывается липким, холодным потом.
- Снижение артериального давления. Из-за неукротимой рвоты происходит обезвоживание организма, артериальное давление резко снижается на фоне учащенного пульса.
- Вздутие живота. При остром приступе панкреатита происходит вздутие и распирание верхней части живота, напряжение мышц брюшной стенки в левом подреберье.
- Диарея. Из-за нарушения пищеварения происходит частый, жидкий, пенистый стул (поносы).
Мальдигестия и мальабсорбция
Из-за того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
- обильный, жидкий, зловонный стул,
- сильная, постоянная жажда,
- дрожь в теле,
- холодный пот,
- психическое возбуждение,
- зуд, сухость кожи,
- анемия,
- кровоточивость десен,
- ухудшение зрения,
- судороги,
- боль в костях.
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после
резекции у пациента могут проявиться неприятные симптомы, такие, как:
- диспепсия или нарушение нормальной деятельности желудка, проявляющееся в виде горечи во рту, тошноты, вздутия
живота и расстройства кишечника; - боль в правом подреберье с переходом в правую ключицу или плечо. Интенсивность боли может быть разной, от
невыраженной ноющей до острой жгучей; - общая слабость, бледность кожи (появляется на фоне плохого всасывания пищи и развивающегося витаминного
дефицита).
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
- обострение холангита – воспаления желчных протоков – выражается в длительно сохраняющейся температуре в пределах
37,1—38,0 °C; - Холестаз (застой желчи в ткани печени) может давать выраженную желтуху2.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного
обследования.
Скрининговые методы диагностики
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Уточняющие методы
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Причины развития и предрасполагающие факторы
Гастроэзофагеальный рефлюкс относится к наиболее распространенным патологиям пищеварительной системы, которые потенциально могут провоцировать эрозивно-язвенное поражение слизистой оболочки пищевода и развитие онкологии органа. Для заболевания свойственно хроническое течение, при этом существенно ухудшается качество жизни человека с ГЭРБ, вплоть до частичной утраты трудоспособности. К предрасполагающим факторам развития данного заболевания, можно отнести:
- нарушение моторной функции верхних отделов пищеварительной системы;
- повышенная кислотность желудка и наличие хронического гастрита;
- нарушение процесса эвакуации пища из пищевода в желудок;
- табакокурение и злоупотребление алкоголем;
- постоянное воздействие стрессового фактора;
- беременность;
- ожирение;
- наличие диафрагмальных грыж;
- прием отдельных групп лекарственных медикаментов (нестероидные противовоспалительные средства, бета-адреноблокаторы, блокаторы кальциевых каналов, нитраты, антихолинергические средства).
В 80% случаев, хронический заброс желудочного содержимого в пищевод происходит по причине слабости нижнего пищеводного сфинктера. При нормальном тонусе сфинктера исключена вероятность обратного заброса (рефлюкса) пищевого комка.
Как лечить запоры после холецистэктомии
У пациентов, которые испытывали неприятные симптомы еще на этапе планирования удаления желчного пузыря, улучшение наступает уже через несколько недель после вмешательства. Об этом говорит ряд исследований, например, врач Кучерявый Ю. А. отмечает в своей научной работе: «контроль за этими пациентами через 6, 12 недель и 2 года после удаления желчного пузыря показал, что оперативное лечение улучшает качество жизни пациентов — средний балл увеличился значительно через 6 недель после операции, картина сохранялась и через 3 месяца» (Кучерявый Ю. А., №6, стр. 42).
Запоры при удалении желчного пузыря часто наблюдаются в ближайшем послеоперационном периоде. Затем наступает улучшение самочувствия и функции ЖКТ. А если речь идет о проявлении признаков ПХЭС, то они могут проявить себя только через два года после вмешательства. Стоит отметить, что наличие симптомов синдрома раздраженного кишечника до операции является фактором риска усугубления расстройства после нее.
Важно понимать, что единого рецепта избавления от последствий нет. Это связано с тем, что удаление желчного приводит к сочетанию большого количества функциональных расстройств ЖКТ
Важно выяснить природу нарушений, оценить общее состояние пищеварительной системы. Так, при замедлении моторики не рекомендованы спазмолитики, а купирование болей проводится с помощью другой группы средств. А при обнаружении дисбактериоза к курсу лечения подключают пробиотические бактерии.
Первоочередное значение имеет диета. После операции врач даст подробные рекомендации, как правильно питаться для профилактики нарушений. Также по мере восстановления могут быть показаны физические упражнения, но следует согласовывать все виды активности с врачом. Нужно выяснить, когда можно вернуться к прежнему объему движений, каких упражнений придется избегать, а каким отдать предпочтение.
Что делать при запоре сразу после удаления желчного пузыря, расскажет специалист. Пребывание под его наблюдением в первое время позволяет оценить функцию кишечника — врач обязательно задаст вопросы о том, был ли стул, не нарушен ли процесс отхождения газов. И если в стационаре с этой проблемой предложат бороться с помощью очистительной клизмы, то в позднем послеоперационном периоде могут быть рекомендованы слабительные препараты.
Обычно специалисты предпочитают назначать лекарственные средства без стимулирующего эффекта, не вызывающие привыкания. Мягкая стимуляция моторики кишечника возможна с помощью слабительных, увеличивающих объем кишечного содержимого и размягчающих каловые массы. Таким препаратом является «Фитомуцил Норм». Он содержит пищевые волокна — оболочку семян подорожника и мякоть плодов сливы домашней. Волокна стимулируют кишечную перистальтику, впитывают воду, размягчая каловые массы и превращаясь в слизистый гель, что способствует естественному опорожнению. Средство нормализует стул и действует предсказуемо, не вызывает спазмов и болей, обильной диареи и других последствий.
В лечении запоров после удаления желчного важно не прибегать к очистительным клизмам часто, поскольку это может усугубить проблему дисбактериоза из-за вымывания бактерий со слизистых оболочек. Обязательно проконсультируйтесь с лечащим врачом, чтобы подобрать подходящее безопасное средство.
Ферменты поджелудочной железы – виды и функции
Пора узнать, что представляют собой ферменты, и как они влияют на пищеварение. Ферменты поджелудочной железы – это белковые комплексы или катализаторы, основной задачей которых является расщепление питательных веществ на простые, легкоусвояемые соединения. Таким образом, организм легко усваивает все необходимые элементы и витамины.
При недостатке ферментов поджелудочной железы пища усваивается неполноценно, не все полезные вещества всасываются, что сказывается на состоянии всего организма1.
Какие ферменты вырабатывает поджелудочная железа и какие у них функции?
Поджелудочной железой вырабатывается несколько видов ферментов, каждый из которых занимается своим делом1,2.
- Протеазы – расщепляют белки до аминокислот;
- Липазы – разлагают жиры до жирных кислот;
- Амилазы – расщепляют сахар (углеводы) и крахмал.
Количество выделяемых ферментов измеряется единицами. В сутки поджелудочная железа может вырабатывать до 2-х миллионов единиц ферментов. При этом за единицу измерения принято брать единицы липазы, поскольку жиры – самые сложные для переваривания компоненты пищи8.
Теперь разберем принцип работы ферментов, а для этого придется вспомнить про процесс пищеварения в целом. Главной задачей пищеварения является всасывание всех питательных веществ, поступающих вместе с пищей. Для этого пищу необходимо разобрать по «кирпичикам». Процесс начинается буквально во рту, уже во время пережевывания, под воздействием слюны. Далее пища попадает в желудок — царство желудочного сока и фермента пепсин, где она приобретает кашицеобразную форму и после, уже подготовленные питательные вещества, небольшими порциями попадают в кишечник.
После попадания пищи в двенадцатиперстную кишку (первый отдел кишечника после желудка) на нее начинает воздействовать секрет (сок) поджелудочной железы, который содержит пищеварительные ферменты. В покое поджелудочная железа не вырабатывает ферменты, а находится в «режиме ожидания». Но достаточно уловить манящий запах еды или увидеть вкусное блюдо, как мозг моментально дает команду на начало работы, и поджелудочная железа начинает активно вырабатывать ферменты. Это продолжается и во время приёма пищи и некоторое время после, ведь пища доходит до кишечника не моментально8.
Особо интересно то, что организм может регулировать выработку тех или иных ферментов в зависимости от характера потребляемой пищи. То есть, если вы потребляете много хлебобулочных изделий, то упор в выработке будет сделан на амилазе, если потребляется жирная пища, то поджелудочная железа отправит в кишечник больше липазы.
Кажется, что работа полностью налажена, и сбоев быть не может. Но сбои случаются и достаточно часто: слишком тонкий механизм работы, который легко нарушить. Даже большой приём пищи с преобладанием жиров может сломать систему, и поджелудочная железа не сможет обеспечить нужное количество ферментов.
Улучшает пищеварение
Стакан горячей воды, выпитый натощак, запускает пищеварительный процесс. Это — своеобразная подготовка организма к завтраку. После порции жидкости желудку легче переваривать пищу.
Холодная вода, выпитая сразу после пробуждения, станет для организма настоящим шоком. В результате желудок, чтобы защитить свои стенки от воздействия холода и согреть воду до температуры тела, начнет активно вырабатывать слизь. В избыточном количестве она замедляет пищеварение. Завтрак, который вскоре попадет в желудок, будет долго перевариваться. Как результат — жировые отложения. Поэтому только горячая вода полезна с утра. Нет возможности нагреть? Тогда хотя бы комнатной температуры, но точно не холодная
Часть 1. Самое важное о холеретиках
Холеретики по классификации делятся на две группы: увеличивающие секрецию желчи и образование желчных кислот, а также увеличивающие секрецию желчи за счет водного компонента.
Первая группа — это препараты, в составе которых есть желчные кислоты. К таким холеретикам, помимо лиофилизированной желчи животных, относятся экстракты тканей печени, тканей поджелудочной железы и слизистых оболочек тонкого кишечника крупного рогатого скота, уголь активированный и экстракты лекарственных растений.
На заметку: холеретики с синтетическими желчными кислотами увеличивают объем вырабатываемой желчи, а препараты, содержащие желчь животных, — и стимулируют желчеобразование, и напрямую выполняют заместительную функцию .
Синтетические препараты, кроме желчегонного, оказывают еще и спазмолитическое, гиполипидемическое, антибактериальное, противовоспалительное действие, а также подавляют процессы гниения и брожения в кишечнике.
Холеретики растительного происхождения, к которым относятся кукурузные рыльца, пижма обыкновенная, почки берёзы, трава ландыша дальневосточного, корень куркумы, трава душицы, цветки бессмертника песчаного и др., повышают функциональную способность печени, уменьшают вязкость желчи, увеличивают секрецию желчи, увеличивают содержание в желчи холатов.
Наряду с усилением секреции желчи, большинство растительных холеретиков повышают тонус желчного пузыря и одновременно расслабляют гладкую мускулатуру желчных путей и сфинктеров Одди и Люткенса. Таким образом облегчается отток желчи.
Фитопрепараты, обладающие желчегонным действием, оказывают также существенное влияние на другие функции организма — нормализуют и стимулируют секрецию желез желудка, поджелудочной железы, повышают ферментативную активность желудочного сока, усиливают перистальтику кишечника при его атонии.
Вторая группа — средства, увеличивающие секрецию желчи за счет водного компонента (минеральные воды).
Минеральные воды делают желчь менее вязкой. Минеральные соли способствуют повышению коллоидной устойчивости желчи; а это, в свою очередь, указывает на сохранение холестерина в растворенном состоянии и профилактирует развитие желчнокаменной болезни .
Показания к применению холеретиков: хронический холецистит и холангит, лечение дискинезии желчевыводящих путей и запоров. При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, а также со слабительными средствами . Первостольник должен помнить, что холеретики противопоказаны при острых формах холецистита, панкреатита, холангита, гепатите, язвенной болезни желудка и двенадцатиперстной кишки. Их прием на фоне перечисленных заболеваний может спровоцировать ухудшение самочувствия и необходимость хирургического вмешательства.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
- нестерпимая боль,
- болевой шок, потеря сознания,
- повышение температуры выше 38 градусов,
- тошнота, сопровождаемая рвотой, не дающая облегчения,
- спутанное сознание,
- сильная жажда,
- озноб,
- вздутие и напряжение живота,
- учащение дыхания, пульса, особенно на фоне пониженного артериального давления.
До приезда бригады скорой помощи нужно расположить больного полулежа, приложить к животу охлаждающий компресс, обеспечить доступ свежего воздуха в помещение.
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Что такое ультразвуковое исследование желчного пузыря?
Желчный пузырь расположен чуть ниже печени, примерно на уровне последнего ребра, в правой части брюшной полости. В нормальном состоянии данный орган не прощупывается. Для его диагностики применяют инструментальные и лабораторные методы (УЗИ, рентгенография, компьютерная томография). Самым простым и доступным способом исследования органа является УЗИ.
УЗИ, или эхография, — это быстрый, информативный и безопасный для здоровья пациента метод диагностики. Основан он на способности ультразвуковых волн проникать через структуры нашего организма и отражаться от них. Чем плотнее ткань или орган оказались на пути ультразвука, тем сильнее меняются характеристики отраженной волны. Аппарат УЗИ улавливает эти изменения, обрабатывает их и выводит изображение органа на монитор.
Эхография желчного пузыря позволяет определить форму и локализацию органа, его размеры, исследовать протоки и выявить камни и опухоли. Для ультразвукового исследования желчного пузыря применяют трансабдоминальный способ, то есть сканируют через переднюю стенку живота. Проводят процедуру датчиками УЗИ с частотой 2.5-3.5 МГц. При данном режиме сканирование ультразвуковые волны могут проникать лишь на глубину 23-25 см. Поэтому для очень полных людей УЗИ является мало информативным методом.
Кроме стандартной процедуры ультразвукового сканирования желчного пузыря назначают еще эхографию для определения функции пузыря (УЗИ с желчегонным завтраком). Суть такого УЗИ — проследить, насколько орган сокращается при употреблении пищи. При проведении исследования пациента просят съесть желчегонную пищу (яйца или сметана), затем наблюдают за выделением желчи. Диагностика функции пузыря проходит в несколько этапов. Такое УЗИ занимает около часа.
Методы диагностики холецистита
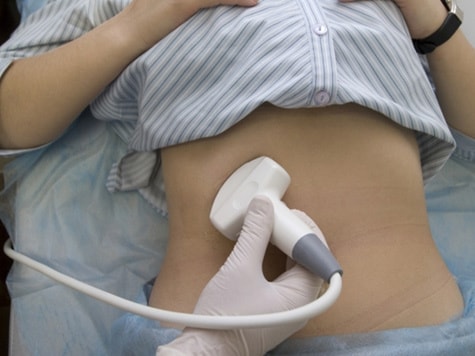 Диагностика холецистита в поликлиниках АО Семейный доктор
Диагностика холецистита в поликлиниках АО Семейный доктор
Диагноз устанавливается на основании осмотра пациента, общей клинической картины, лабораторных исследований и УЗИ органов брюшной полости.
Лабораторная диагностика
Для диагностики холецистита проводятся следующие лабораторные исследования: общий и биохимический анализ крови, общий анализ мочи, микроскопические и бактериологические исследования желчи.
УЗИ органов брюшной полости
УЗИ является основным методом инструментальной диагностики холецистита.
УЗИ брюшной полости позволяет выявить утолщение стенок желчного пузыря, застой и сгущение желчи, обнаружить камни и деформацию желчного пузыря.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы диагностики желчнокаменной болезни
При появлении первых признаков дискомфорта в правом подреберье следует обратиться к врачу-гастроэнтерологу. Необходимо будет пройти обследование, включающие лабораторные и инструментальные исследования.
Общий анализ крови
При желчнокаменной болезни внимание обращается, прежде всего, на такие показатели общего анализа крови, как количество нейтрофилов в крови и СОЭ. Повышение количества нейтрофилов (нейтрофильный лейкоцитоз) и СОЭ говорит о развитии воспалительного процесса (остром холецистите).. Биохимический анализ крови
Биохимический анализ крови
Биохимический анализ крови используется для оценки состояния печени (такие показатели, как АЛТ, АСТ, билирубин, белок, щелочная фосфатаза, СРБ)
При желчнокаменной болезни это важно, так как камень может перекрыть желчный проток и вызвать холестаз (застой желчи), что может привести к повреждению печени.. Общий анализ мочи
Общий анализ мочи
Наиболее важным показателем общего анализа мочи при желчнокаменной болезни является билирубин.
УЗИ органов брюшной полости
УЗИ органов брюшной полости и, в частности, желчного пузыря позволяет обнаружить камни в желчном пузыре и пузырном протоке (их размер и расположение). Камни в общем жёлчном потоке с помощью УЗИ удаётся разглядеть не всегда. Исследование также способно выявить воспаление или деструкцию стенок желчного пузыря, расширение внутри- и внепечёночных жёлчных протоков. УЗИ является базовым методом диагностики ЖКБ (желчнокаменной болезни).
Эндоскопическая ретроградная холангиопанкреатография
В некоторых случаях данных УЗИ недостаточно (например, если есть основания предполагать наличие камней в общем жёлчном протоке). И тогда требуются дополнительные инструментальные исследования. Для уточнения диагноза часто применяется метод эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), предполагающий введение рентгенконтрастного вещества во внепечёночные жёлчные протоки с помощью эндоскопического оборудования. Далее проводится рентгенографическое исследование, выявляющее камни.
Магнитно-резонансная томография (МРТ)
В настоящее время всё большее применение находит МРТ-холангиография, информативность которой сравнима с ЭРХПГ.
МРТ-холангиография является неинвазивным методом. Введения контрастного вещества не требуется. Метод позволяет получать компьютерную реконструкцию трехмерного изображения желчных путей.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Оливковое масло
Оливковое масло содержит большое количество антиоксидантов, замедляющих разрушение клеток в организме, снижающих риск развития опухолей и улучшающих процессы пищеварения.
Оливковое масло способствует уменьшению окислительного стресса, спровоцированного свободными радикалами, который крайне часто наблюдается при явлениях застоя желчи в биллиарном тракте.
Испанское исследование показало, что оливковое масло уменьшает риск образования смешанных камней в желчном пузыре, одним из компонентов которых является холестерин. Эффект обусловлен повышением секреции липида и активации моторики гладкой мускулатуры.
Оливковое масло необходимо для быстрого восстановления при наличии нарушений со стороны желчного пузыря, профилактики рака и желчекаменной болезни.
Борется с запорами
Запор — неприятное явление. Но проблема вас не коснется, если питье теплой воды натощак станет вашим ежедневным ритуалом. Жидкость «включит» кишечник, это поможет избавиться от всего лишнего, что осталось еще со вчерашних трапез.
Горячая жидкость стимулирует выработку желчи. Это необходимо для ускорения опорожнения: желчь усиливает движение кишечника. Холодная вода «шокирует» органы пищеварения, вызывает спазм желчного пузыря. Это ведет к застою желчи, результат — запор. Поэтому холодная вода утром — не лучшее решение.
Можно ли пить натощак не воду, а горячие напитки — чай, кофе? Не стоит! Организму с утра так нужна драгоценная влага, а кофе и чай славятся мочегонным эффектом, а значит — выводят жидкость. Внутренние системы не смогут приступить к полноценной работе, пока дефицит воды не будет устранен.
От 5 до 25 лет
— Вполне может быть, что дают о себе знать камушки?
— Заболевания желчного пузыря и желчных протоков – актуальная проблема. Среди гастроэнтерологических болезней они по распространённости занимают второе место и имеют тенденцию к росту.
— Почему так происходит?
— Мы мало двигаемся, мало едим клетчатки: она содержится в овощах, фруктах. Очень доступных, между прочим: капусте, свёкле, моркови, яблоках, фасоли, тыкве. А ещё жирное надо есть! Не идти на поводу новомодных «диетологов», ратующих за обезжиренные продукты. Если отказаться от жирного, организм будет лишён многих витаминов. Не будут всасываться жирорастворимые А, Е, Д, К.
— И это связано с образованием камней?
— Да. Если мы мало двигаемся, если недостаточно едим клетчатки и вдобавок полностью исключаем из рациона жиры, то желчный пузырь перестаёт сокращаться. Он висит, как мешок. Желчь становится густой, кристаллики холестерина начинают выпадать в осадок, и это, увы, есть будущие камни.
— Желчекаменную болезнь можно вылечить? Или медицина способна только ослабить симптомы?
— Если обратиться за помощью вовремя – недуг лечится. Эта болезнь развивается постепенно. На образование камней, по некоторым данным, уходит от 5 до 25 лет. Начинается процесс с функционального расстройства – дискинезии желчного пузыря. На этой стадии, а также на этапе сладж-синдрома, когда желчь приобретает вязкую структуру и напоминает замазку, болезнь можно обратить вспять. Назначается препарат, нормализующий консистенцию желчи. Ну а если уже образовались камни в желчном пузыре – это, как правило, означает, что время для терапевтического лечения упущено.
— Тогда показано оперативное вмешательство? Камни дробятся? Используются современные методики или выручает полостная хирургия?
— Камни в желчном пузыре не дробят из‑за очень узкого протока желчного пузыря, камушек может закупорить канал, что очень чревато. Самый распространённый в этом случае вид помощи – лапароскопическая операция. Она предполагает иссечение органа посредством небольших проколов, что позволяет предотвратить развитие тяжёлых осложнений. После лапароскопии желчного пузыря восстановление занимает не больше 10–14 дней. При выполнении полостной операции реабилитационный период достигает двух месяцев.
Как устроены жёлчевыводящие пути и как они работают?
Жёлчевыводящие пути представляют собой систему протоков, берущих свое начало от гепатоцитов, и постепенно собирающихся в междольковые, сегментарные и правый и левый долевые протоки, которые объединяются в общий печеночный проток.
Одним из этапов жёлчеотведения является ее накопление в резервуаре – жёлчном пузыре. Главной функцией жёлчного пузыря является концентрирование жёлчи и выделение ее в просвет двенадцатиперстной кишки во время пищеварения. Объем этого органа составляет около 80 мл.
Жёлчный пузырь располагается на нижней поверхности печени. Он представляет собой полый мышечный орган, снаружи покрытый серозной оболочкой, а изнутри выстланный слизистой. В строении жёлчного пузыря выделяют дно, тело и шейку пузыря, которая переходит в пузырный проток.









