Предменструальный синдром (пмс)
Содержание:
- Причины изжоги
- Гигиенические и общеукрепляющие процедуры
- Сколько времени нужно на восстановление иммунитета
- Поддержка иммунной системы
- 14 шагов к здоровой печени
- Определение
- Профилактика у взрослых
- Восстановление нормальной работы иммунной системы после коронавируса
- Изжога: что делать?
- Что такое дисфункция печени? Как она влияет на вес?
- Методы лечения предменструального синдрома
- Дополнительные методы лечения: за и против
- Когда нужны анализы на витамины
- Виды гипергидроза
- Виды
- Лечение антибиотиками
- Причины
- Как восстановить иммунитет после ковида: влияние коронавируса
Причины изжоги
Изжога может возникнуть даже у здорового человека. В качестве непосредственной причины возникновения изжоги могут выступить:
- переедание. При чрезмерном количестве съеденной пищи желудок растягивается, и воздух, находившийся в просвете желудка, попадает в пищевод. Вместе с воздухом в пищевод могут попасть и капли желудочного содержимого;
- слишком большое количество съеденных цитрусовых. Сок цитрусовых еще больше увеличивает кислотность в желудке, что приводит к раздражению слизистой;
- специи и пряности. Слизистая желудка адаптирована к блюдам определенной остроты. Употребление неожиданно острой пищи (какого-нибудь экзотического блюда) весьма вероятно вызовет у Вас изжогу;
- кофе, если выпить его слишком много или сделать чересчур крепким;
- газированные напитки или пища, вызывающее повышенное газообразование. Скопившиеся в желудке газы будут выходить через пищевод (отрыжка), и при этом капли содержимого желудка вызовут раздражение слизистой;
- аэрофагия, то есть проглоченный воздух. Наглотаться воздуха можно, например, если разговаривать за едой;
- некоторые лекарственные препараты;
- стресс;
- поднимание тяжестей и наклоны сразу после еды, повышающие внутрибрюшное давление.
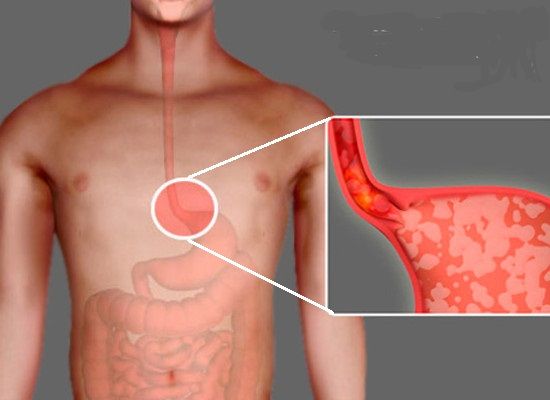 Причины изжоги
Причины изжоги
факторов благоприятствует возникновению изжоги
- курение. Табачный дым провоцирует выделение избыточного желудочного сока, раздражая слизистую желудка;
- излишний вес (ожирение). При ожирении повышается внутрибрюшное давление;
- беременность. В этом случае внутрибрюшное давление повышается за счет увеличившейся матки;
- слишком тугая одежда, сдавливающая брюшную полость.
Периодически возникающая изжога является симптом многих заболеваний желудочно-кишечного тракта, таких как:
- рефлюксная гастроэзофагиальная болезнь;
- грыжа пищеводного отверстия диафрагмы;
- хронический гастрит с повышенной секрецией;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- хронический панкреатит;
- хронический холецистит;
- дискинезия желчевыводящих путей;
- недостаточность пищеводного сфинктера;
- рак желудка или поджелудочной железы.
Гигиенические и общеукрепляющие процедуры
Нашей коже после веселых застолий приходится тяжело, ведь она – один из органов, участвующих в выводе продуктов распада. Как избавиться от следующего за вами запаха алкоголя без принятия мер по очищению кожи? Невозможно это сделать!
Поэтому, проснувшись, отправляйтесь в душ. Идеально устроить себе контрастный душ, начав с теплой воды и меняя ее на холодную. Но для страдающих хроническими заболеваниями почек и горла способ не подходит. Им придется ограничиться теплым душем или ванной.
После душа активно растираемся махровым полотенцем. Чистим зубы мятной пастой. При этом необходимо почистить не только зубы, но и пройтись щеткой по деснам и языку.
Совершаем короткую (по возможности энергичную) прогулку по улице. Десяти минут хватит. Дома выполняем простые упражнения: приседания, махи ногами, вращения руками.Головой не крутите, чтобы не вызвать приступ тошноты.
Теперь – снова в душ. Надеваем чистое белье, свежую рубашку. Пьем чай. Да, можно еще пару минут перед выходом из дома глубоко подышать – хорошая вентиляция легких тоже помогает убрать похмельный синдром.
По дороге на работу бросьте в рот жевательную резинку.
Такие способы существуют для скорейшего избавления от запаха алкоголя «после вчерашнего». К сожалению, убрать его за час-два невозможно: все равно придется ждать, когда организм выведет яд полностью.
Может быть, вы знаете еще приемы, помогающие нейтрализовать запах алкоголя в рекордные сроки? Ждем советов. Поделитесь опытом: вам будут благодарны те, кто сегодня оказался в трудной ситуации.
В идеале вовсе избегать таких ситуаций. Но советовать воздерживаться от чрезмерного употребления алкоголя бессмысленно: эти рекомендации пропадают втуне. Поможет лишь опыт, «сын ошибок трудных». А пока постараемся поскорее избавиться от последствий.
Сколько времени нужно на восстановление иммунитета
Срок реабилитации будет зависеть от различных факторов: возраст пациента, общее состояние здоровья, соблюдение предписаний врача, наличие сопутствующих заболеваний, степень тяжести, в которой он переносил ковид.
При легкой форме
Если даже болезнь протекала легко, в любом случае потребуется время на восстановление. Обычно на это уходит от 2 недель до 2 месяцев.
При средней степени тяжести
В этом случае уже чаще всего бывает необходима госпитализация. Однако пациент не находится долго в больнице. После выписки могут наблюдаться проблемы со здоровьем еще некоторое время. Как правило, на восстановление сил уходит около 3 недель.
При тяжелой форме заболевания
В этом случае пациенты в большинстве случаев находятся на ИВЛ. Даже когда их снимают с аппарата искусственной вентиляции легких, они еще долгое время пребывают под присмотром врачей. Опасность Covid-19 кроется в том, что не столько страшно само заболевание, сколько его последствия. Осложнения могут затронуть различные органы.
Ни в коем случае нельзя игнорировать препараты для иммунитета и поднятия сил после ковида, которые назначит врач и другие способы повышения защитной энергии. На восстановление придется потратить много времени, около полугода. В этот период нужно особенно тщательно следить за своим здоровьем, потому что очень высок риск заразиться какой-нибудь инфекцией, так как организм слабый.
Поддержка иммунной системы
Когда вам удастся восстановить защитные функции, на этом нельзя останавливаться. Нужно и дальше поддерживать ИС, чтобы организм мог противостоять инфекционным агентам.
Регулярные прогулки
Свежий воздух положительно сказывается на общем состоянии здоровья. Согласно рекомендациям специалистов, он будет полезен при восстановлении и поднятии иммунитета после ковида (коронавируса), для его дальнейшего поддержания.
Идеально, когда есть возможность выбираться в хвойный лес. Если его нет поблизости, то можно гулять где-то в парке, главное подальше от промышленных предприятий и автострад, так как рядом с ними точно не будет свежего воздуха.
Дыхательная гимнастика
Такие упражнения в целом очень полезны для здоровья, а после перенесенного коронавируса тем более. Заниматься нужно минимум 3-4 раза в неделю, а в идеале ежедневно, уделяя на это хотя бы 10-15 минут. В интернете можно найти видео инструкции по дыхательной гимнастике.
Умеренные спортивные занятия
Если вы ранее никогда не занимались спортом, то не стоит сразу же нагружать себя высокой физической нагрузкой. Утренней зарядки или пробежки, еженедельного посещения бассейна будет достаточно, чтобы поддерживать защитные функции организма на необходимом уровне.
Сбалансированное питание
Чтобы иммунная система была сильной и могла с легкостью противостоять патогенным микроорганизмам, очень важно рационально питаться. Что поднимает иммунитет человека после коронавируса:
- лук;
- чеснок;
- имбирь;
- лимоны;
- апельсины;
- куркума;
- жирная морская рыба;
- овощи;
- фрукты;
- растительное масло (лучше всего льняное);
- печенка;
- молочная продукция;
- семечки и орехи.
Следует учитывать, что пища может стать как помощником, так и врагом для поддержания защитных сил организма. Поэтому от вредной еды нужно отказаться. К ней относятся источники быстрых углеводов (выпечка, сладости, кондитерские изделия и прочее), соленые, жареные и копченые блюда, газировка. Также рекомендуется завязать с алкоголем. Есть люди, которые считают, что спиртное обеззараживает организм, препятствует размножению патогенов, но это не так. Его чрезмерное употребление плохо сказывается на иммунной системе.
Проведение ингаляций
Решая, чем и как можно поднять иммунитет после болезни covid (коронавируса), стоит обратить внимание на ингаляционные мероприятия. Они являются одной из эффективных и оправданных мер при решении и предупреждении респираторных проблем
Проведение ингаляций возможно в домашних условиях благодаря небулайзерам. Это портативные аппараты, которые преобразуют лекарственный раствор в аэрозоль. Таким образом происходит доставка лекарства непосредственно в дыхательные пути. Обратите внимание, что предварительно требуется консультация врача. Именно он назначает подходящий препарат как для лечения, так и для профилактики.
14 шагов к здоровой печени
Избегайте крайностей: не переедайте, но и не голодайте. Принимайте пищу, когда испытываете умеренное чувство голода. Если время еды еще не пришло, а Вы уже испытываете желание что-нибудь пожевать, то съешьте дольку яблока или легкий овощной салат, а лучше выпейте стакан воды. Это поможет продержаться до ближайшего приема пищи.
Пейте много воды. Норма для взрослого человека – 8-10 стаканов чистой воды в день. Если у Вас проблемы с печенью, увеличьте это количество до 12 стаканов – это поможет очищению печени и почек. Пейте по чуть-чуть в течение дня.
Снижайте потребление сахара, особенно – рафинированного. Заменяйте сладости более полезными продуктами: медом, сухофруктами, свежими фруктами.
Уделяйте больше времени не механическому подсчету калорий, а разумному планированию рациона
Важно не количество, а качество пищи.
«Слушайте» организм и не ешьте продукты, которые Вы плохо усваиваете. Если на определенные продукты Вы реагируете сыпью, отеками, вздутием живота, запорами, старайтесь избегать их.
Следите за пищеварением
Чтобы пищеварительная система работала как часы, не переедайте и потребляйте достаточно пищи, богатой клетчаткой, – она стимулирует моторику кишечника. Начинайте прием пищи с овощей или фруктов и качественно пережевывайте. Пейте достаточно воды.
Не пейте слишком много кофе: печень его «не любит».
Бактерии, содержащиеся в пище, – это дополнительная нагрузка на печень. Поэтому ешьте только свежие продукты, а подгнившие или заплесневевшие выбрасывайте без сожаления. Мойте руки перед едой, тщательно промывайте фрукты и овощи перед приготовлением. Избегайте блюд, содержащих сырые яйца и сырую рыбу. Готовые блюда храните в холодильнике не более суток. Подогревайте пищу не более 1 раза.
В поездках по жарким странам опасайтесь кишечных инфекций. Имейте в виду, что в кафе и ресторанах овощи и фрукты моют водой из-под крана, а она во многих странах изобилует болезнетворными бактериями. Питайтесь только в проверенных местах и пейте покупную воду в бутылках.
Приступайте к еде только в хорошем настроении и спокойном расположении духа
Не ешьте, если Вы испытываете стресс или беспокойство, потому что при этих состояниях происходит отток крови от кишечника и печени к другим частям тела, и пища плохо усваивается.
Избегайте продуктов с консервантами и красителями, овощей и фруктов с нитратами и пестицидами.
Обратите внимание на растительный белок, содержащийся в бобовых и др. Уравновешивайте им животные белки, которые потребляете в виде мяса, молока и яиц.
Покупайте «здоровый» хлеб, содержащий витамины группы В и клетчатку
Если Вы любите бутерброды, то не смазывайте хлеб маргарином или сливочным маслом.
Снижайте количество насыщенных жиров: именно они «тормозят» работу печени.
Позаботьтесь о печени, и она позаботится о Вашем здоровье и самочувствии!
Дворкина Наталья Викторовна
врач-гастроэнтеролог
Определение
Иммунитет — это защитная система. Она отвечает за способность поддерживать биологическую индивидуальность. То есть, распознает собственные клетки человека и чужеродные, начинает вырабатывать антитела для уничтожения последних. Причем иммунная система (ИС) защищает организм не только от патогенных микроорганизмов и токсических веществ, проникших из окружающей среды. Также она борется с продуктами распада и вредоносными клетками, которые уже имеются внутри и являются следствием мутирования возбудителей различных заболеваний.
Если говорить простыми словами, она отвечает за здоровье и не позволяет заболеть
Поэтому очень важно знать, как быстро восстановить и поднять иммунитет взрослому после приема антибиотиков и болезней, в том числе коронавируса и пневмонии. Если этого не сделать, человек заразится снова
Кроме того, возможно развитие тяжелых осложнений на фоне перенесенного ковида.
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Восстановление нормальной работы иммунной системы после коронавируса
Хочется обратить ваше внимание на то, что статья носит информативный характер и не должна быть использована для самодиагностики и самолечения. Назначить обследование и определить, как восстановить и поднять иммунитет после ковида, может только квалифицированный врач.
Витамины (C, A, D)
Прием любых препаратов, в том числе витаминных комплексов, без рекомендации специалиста запрещен. Врач назначит лабораторную диагностику и определит, каких именно веществ не хватает организму. Опираясь на анализы, он подберет наиболее подходящие витамины. Их бесконтрольное употребление не просто не даст результата, но может еще сильнее усугубить ситуацию. Без рекомендации врача можно только ввести в свой рацион больше продуктов питания, которые содержат необходимые полезные вещества.
Согласно проведенным исследованиям, было установлено, что витамины A, C и D играют важную роль в реабилитации после перенесенного ковида. Иммунная система использует их для обеспечения защиты. После болезни новым вирусом Covid-19 их концентрация, как правило, бывает снижена. Восполнить их можно при помощи продуктов питания. Однако при сильном дефиците это не поможет. Поэтому врач назначает витаминные комплексы.
Нетрадиционная медицина
Существует много рекомендаций, как повысить иммунитет после ковида при помощи народных средств. Однако их эффективность не доказана. При решении прибегнуть к таким методам, в любом случае нужно проконсультироваться с врачом. Иначе можно не только не получить желаемый результат, но и нанести вред своему организму.
Лаеннек для восстановления иммунитета
Это уникальный иммуномодулирующий препарат из Японии. Он нормализует все физиологические процессы и восстанавливает функции организма. Обладает антиоксидантными свойствами, способствует нормальному обмену, повышает естественные защитные силы, оздоравливает на клеточном уровне.
Препарат показывает хороший результат и при коронавирусной инфекции. Было проведено исследование, которое подтвердило, что Лаеннек уменьшает поражение легочной ткани при использовании в комплексной терапии (было видно на КТ). На фоне улучшения функций органов дыхания отмечалось, что жалоб пациентов на сильную слабость, спровоцированную болезнью, становилось значительно меньше.
Лекарственная коррекция после перенесенной вирусной инфекции
Лаеннек — раствор для инъекций №10
Курасен / Curacen
Наноиглы со сверхтонкими стенками 30G
Наноиглы со сверхтонкими стенками 33G
Применение препарата в период реабилитации снижает вероятность вторичного инфицирования, разрастания фиброзной ткани и прочих патологических изменений в различных органах благодаря иммуномодулирующему воздействию. Из всего сказанного можно сделать вывод, что Лаеннек имеет огромный потенциал стать ключевым компонентом эффективных реабилитационных программ для восстановления и повышения иммунитета после ковида (коронавируса) и пневмонии.
Изжога: что делать?
При приступе изжоги врачи назначают адсорбенты, обволакивающие средства, препараты, снижающие кислотность. В качестве домашнего средства часто используется сода, однако применять её как регулярное средство нежелательно. Сода, хотя и нейтрализует кислоту, при попадании в желудок вызывает увеличение углекислого газа, который создаёт повышенное давление внутри желудка и может вызвать повторный приступ изжоги.
Если изжога возникает время от времени, следует предположить наличие какого-то хронического заболевания. В этом случае необходимо обратиться к врачу-гастроэнтерологу и пройти обследование.
Что такое дисфункция печени? Как она влияет на вес?
Основная роль печени – ликвидировать жир. Эта «неутомимая труженица» занимается очисткой организма. Если печень по каким-то причинам начинает работать с перебоями, то возникают симптомы, схожие с признаками ожирения: избыточный вес, одышка, сосудистые заболевания. Поэтому лишние килограммы свидетельствуют не только о превышении среднесуточной калорийности рациона, но и о возможных неполадках с печенью.
Почему возникает дисфункция печени? Это влияние нашего образа жизни и пищевых привычек, а также наследственных факторов. Печень – это наша маленькая «мусоросжигательная фабрика». Если «мусор» поступает в умеренных количествах, то печень работает в штатном режиме и хорошо справляется с нагрузкой. А если «мусора» оказывается больше, чем печень способна переработать, то она начинает функционировать в «аварийном режиме», и в организме откладывается жир.
Фастфуд, полуфабрикаты, обилие сладкой, мучной и жирной пищи, алкоголь – это огромная ежедневная нагрузка на печень. Если такой рацион сохраняется годами, то печень начинает «барахлить» и провоцирует жировые отложения в проблемных зонах. И наоборот, если придерживаться принципов здорового питания, ограничивать вредную пищу и алкоголь, соблюдать специальную диету для печени, то обмен веществ постепенно нормализуется, и Вы начнете худеть.
Методы лечения предменструального синдрома
Много можно сделать самостоятельно. Вы можете добиться облегчения симптомов предменструального синдрома с помощью таких простых мер, как:
- пить много воды;
- придерживаться сбалансированной диеты, выбирая блюда, богатые клетчаткой, из овощей и фруктов, с низким содержанием соли, сахара и кофеина;
- регулярно заниматься спортом;
- избегать недосыпаний и стресса;
- не употреблять алкоголь.
Не рекомендуется активно пользоваться обезболивающими препаратами без консультации с врачом.
Обязательно обратитесь к врачу, если вы тяжело переносите предменструальный синдром, и он мешает вашей повседневной жизни. Для того чтобы доктор получил необходимый объём информации, если это возможно, записывайте симптомы ПМС, их частоту, тяжесть и то, как вы их переносите. Записей за три месяца будет достаточно.
Для того чтобы исключить состояния, которые могут вызывать подобные симптомы, вам могут быть назначены лабораторные и инструментальные исследования.
Что вам может назначить врач
В зависимости от вашей ситуации, вам могут быть назначены:
-
витамины и минералы (в том числе B6, E, гамма-линоленовая кислота (GLA), кальций, магний), если есть основания предполагать, что симптомы связаны с их дефицитом;
-
обезболивающие, такие как аспирин, ибупрофен и другие нестероидные противовоспалительные препараты (НПВП). Они помогут уменьшить головную боль, боль в спине и мышцах, болезненность груди и боль в области таза;
-
диуретики (если есть проблемы с выводом жидкости). Применение данных препаратов уменьшает вздутие живота, болезненность груди, препятствует набору веса (за счёт жидкости при ПМС возможно увеличение веса до 1 кг);
-
когнитивно-поведенческая терапия. Она поможет самоорганизоваться и справиться со своими симптомами;
-
антидепрессанты и успокаивающие препараты – для облегчения эмоциональных симптомов ПМС;
-
гормональные препараты – чтобы сбалансировать уровень гормонов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.
Когда нужны анализы на витамины
Врачи единодушны во мнении: только при определенных состояниях.
Малом поступлении витамина. Такая проблема возникает у малоимущих пациентов, страдающих от дефицита питания, пациентов с алкоголизмом, пожилых людей и у строгих веганов.
У людей, которые отказались от животного белка, может возникнуть дефицит витамина В12 — в растительной пище его нет. Чтобы избежать анемии и повреждения нервной системы, веганам нужно либо питаться растительными продуктами, обогащенными этим витамином, либо принимать витаминную добавку.
Мальабсорбции — нарушение всасывания витамина в тонкой кишке. Эта проблема возникает у некоторых пожилых людей, при целиакии — непереносимости глютена, при болезни Крона, для которой характерно воспаление желудочно-кишечного тракта, и при синдроме короткого кишечника.
Как правило, пациентам с воспалительными заболеваниями кишечника недостает витаминов группы В. Врачи часто прописывают им витамины в лекарствах или в добавках.
Повышенной потере витамина. Это случается с пациентами, которые нуждаются в гемодиализе — «искусственной почке», и у людей с хронической диареей.
Нарушенном обмене веществ. Например, при алкоголизме организм активнее использует витамин В9, так что алкоголикам его нужно больше, чем здоровым людям.
Неадекватном синтезе витамина D. Часть витамина D люди получают с пищей, но часть образуется в коже под действием солнечного света. Но в северных широтах зимы длинные, а света на кожу попадает мало. Так что и российский, и британский минздравы беспокоятся, что «солнечного витамина» населению может не хватить.
Неудивительно, что рекомендации обеих стран на всякий случай советуют принимать добавки с витамином D как минимум зимой и осенью. Правда, о пользе такой практики ученые до сих пор спорят.
Людям, избегающим животной пищи, и пациентам с заболеваниями, мешающими усваивать витамины, нужно проконсультироваться с диетологом или с лечащим врачом. Веганам диетолог поможет выбрать оптимальный способ получения витамина B12 — из обогащенной еды или из добавок. А поскольку для людей с заболеваниями витамины являются лекарством, для каждого пациента лечащий врач должен подбирать дозировки витаминов индивидуально.
Виды гипергидроза
1.идиопатический гипергидроз, то есть первичный гипергидроз, который возникает в результате генетически детерминированного гипергидроза потовых желез.Чаще всего поражает руки, ноги, подмышки, шею и кожу над верхней губой из-за расположения желез, ответственных за гиперактивность.
2.вторичный гипергидроз, вызванный инфекционными заболеваниями, болезнями сердца, нервной системы и эндокринными заболеваниями, может возникатьво время менопаузы или во время приема определенных лекарств.Повышенная потливость чаще общая, наблюдается по всей поверхности тела.
О чем говорит запах пота?
У животных потовые железы действуют как феромоны, и, по некоторым оценкам, человеческий пот также может выполнять эту функцию. Запах пота зависит от бактерий на коже человека.
Пот может не иметь запаха, но обычно пот взрослого человека имеет специфический запах, который указывает на определенные заболевания. Запах пота может быть запахом ацетона, тухлых фруктов, уксуса, мочи, пива и даже свежего хлеба.
Стоит знать, что специфический запах пота может быть ключом к диагностике заболевания — запах мочи (уремический запах) указывает на почечную недостаточность, запах «несвежего пива» — на туберкулез, а запах «мышей» указывает на фенилкетонурию или нарушение обмена веществ, при котором накапливается фенилаланин, что приводит к полиорганной дисфункции.
Прием некоторых лекарств и пищевых добавок, в том числе антибиотиков и витаминов группы B, могут вызвать запах пота. Это также происходит после употребления большого количества чеснока и лука, а также при плохом самочувствии после употребления большой дозы алкоголя.
Неприятный запах пота появляется также при дрожжевой суперинфекции, тяжелом ожирении и при хронических заболеваниях, с которыми следует немедленно обратиться к врачу.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Лечение антибиотиками
Основа лечения – прием антибиотиков для подавления активности патогенной флоры. Изначально, до результатов посева применяют пенициллины, цефалоспорины, после получения результатов посевов лечение может быть скорректировано по данным чувствительности флоры к антибиотикам.
Препараты могут быть системными (в инъекциях, таблетках, капсулах или растворах) и местные. Это спреи или капли с антибактериальными и дополнительными компонентами (гормоны, сосудосуживающие компоненты).
Препараты этой группы назначает только врач, по рецепту, принимают их под его контролем, полным курсом, даже если стало лучше и все симптомы исчезли. Если препарат не имеет эффективности на протяжении 2-3 суток, его меняют на более сильный, из другой группы.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Как восстановить иммунитет после ковида: влияние коронавируса
Человека от вирусов и других патогенов главным образом защищают В- и Т-лимфоциты. Первый тип клеток синтезирует иммуноглобулины, то есть антитела. Это особые белки, которые ликвидируют чужеродные микроорганизмы и ослабляют опасность токсических веществ. Также они сохраняют информацию о перенесенных болезнях, вырабатывая к ним постоянный иммунитет.
T-лимфоциты убивают инфицированные клетки организма. Также они блокируют дальнейшее распространение инфекционных агентов, стимулируют иммунную реакцию. Для определения количества белых телец назначают ОАК.
Для взрослого человека нормальный уровень данных клеток составляет 1000-4800 на 1 микролитр крови. Если он ниже минимальной отметки, то такое состояние называется лимфопенией. Это является причиной ослабления иммунной системы.
Согласно статистическим данным, такое бывает у 83% больных коронавирусом. Кроме того, лимфопения наблюдается даже спустя 4-11 недель после выздоровления. Коронавирусная инфекция оказывает существенное влияние на лимфоциты, приводит к продолжительным потенциальным дисфункциям. То есть она ослабляет иммунитет на долгое время. Даже после излечения организм человека будет сильно восприимчив к различным патогенам. Однако вирус SARS-CoV-2 не размножается в лимфоцитах. Поэтому хоть иммунная система и ослабляется на продолжительный срок, но это носит обратимый характер.
У некоторых пациентов, перенесших коронавирусную инфекцию, выявляется повышенный уровень лимфоцитов. Данное состояние называется лимфоцитозом. Как правило, при несильном отклонении он проходит самостоятельно, но в любом случае требуется диагностика для определения точной причины его появления.
Также в клиническом анализе крови примерно у 30% больных коронавирусом выявляется снижение уровня лейкоцитов ниже верхней отметки. То есть 4000 в 1 мкл. Такое состояние называется лейкопенией. Основной задачей лейкоцитов является защита от инфекций и инородных тел, которые могут ему навредить и нарушить баланс биохимических реакций. Данные клетки ответственны за функционирование иммунной системы и сопротивление различным факторам, которые оказывают неблагоприятное воздействие на организм. Таким образом, лейкопения тоже ухудшает иммунитет.
На основании всего вышесказанного можно говорить о значительном подавлении ИС при ковиде. Это, в свою очередь, приводит к уязвимости человека в отношении прочих инфекций. Вирусам, бактериям, грибкам проще проникнуть в организм через ослабленные защитные барьеры. Самыми распространенными заболеваниями при слабой ИС в результате перенесенного Covid-19 являются воспаление легких, бронхит, кожные поражения. У людей с низким уровнем лимфоцитов плохо затягиваются любые повреждения на коже, даже обычные царапины. Они чаще воспаляются в результате присоединения инфекционных агентов.







