Питание при переломах костей. всё срастётся!
Содержание:
- Факторы нарушения заживления переломов
- Питание при различных видах переломов
- Как необходимо заниматься гимнастикой
- Симптомы дефицита кальция
- Физиотерапия при вальгусной деформации стопы
- Минералы и витамины, как основа рациона питания
- Преимущества и недостатки соблюдения правил питания
- Как ускорить срастание костей после перелома в пожилом возрасте
- Что можно есть
- Рекомендованные витамины
- Кому нужна парафинотерапия: рекомендации и противопоказания
- Витамин D в продуктах питания
- Коктейли и смеси для срастания перелома
Факторы нарушения заживления переломов
К общим факторам относятся: нарушение функции эндокринных желез, беременность, авитаминоз, острые и хронические инфекционные заболевания, расстройства трофики т.д.
Местные факторы являются ведущими среди причин нарушения репаративного остеогенеза. Их можно разделить на три группы (Д. В. Руда, 1976):
1. Ошибки при лечении: недостаточная репозиция отломков и неустраненных интерпозиций мягких тканей между ними, ненадежная иммобилизация после репозиции и частая замена гипсовых повязок, слишком обширное скелетирование кости во время операции (нарушается кровоснабжение), применение неадекватных фиксаторов для остеосинтеза (нестабильная фиксация) и др.
2. Факторы, связанные с тяжестью травмы и ее осложнениями: множественные и открытые переломы, массивное повреждение мягких тканей (мышц, сосудов, нервов), нагноение и остеомиелит.
3. Причины, которые зависят от анатомо-физиологических особенностей перелома: локализация, степень кровоснабжения (перелом головки или шейки бедренной кости, ладьевидной кости) и другие.
Нарушение репаративного остеогенеза при переломах костей ведет к замедленной консолидации (сращения) отломков, к несращению их или образованию ложного сустава (псевдоартроз), иногда — к неоартрозу (новому суставу). Под замедленной консолидацией перелома понимают такие случаи, когда не произошло костное сращение отломков в общепринятые нормальные сроки для конкретной локализации перелома.
Питание при различных видах переломов
Зависит ли питание при переломах костей от локализации травмы? Безусловно. Потому что общее состояние организма будет сильно отличаться при нарушении целостности, например, пальца и позвоночника.
Питание при переломах костей ног у взрослых и детей предполагает сокращение калорийности в связи с тем, что человек меньше двигается. А раз тратится меньше энергии, то и вместе с пищей её должно поступать тоже меньше. Иначе неизбежен быстрый набор веса, что повысит нагрузку на нижние конечности, а это затруднит восстановление на стадии реабилитации.
Урезая рацион, следует учитывать, что питание при переломе ноги должно соответствовать повышенной потребности больного в минералах, витаминах и достаточном поступлении белка. А вот количество углеводов с высоким гликемическим индексом (сладости, кондитерские изделия, белый хлеб, фастфуд, жареный картофель) и насыщенных жиров (сало, жирное мясо, сливочное масло) следует свести к минимуму.
Питание при компрессионном переломе позвоночника, как и при переломах ног, должно быть полноценным и менее калорийным, чем при активном образе жизни. Пациенту в первые две недели после травмы прописывается постельный режим, что чревато задержкой жидкостей в тканях. Поэтому потребление соли нужно ограничить, отказаться от копчёностей и маринадов
В связи с невозможностью бывать под прямыми солнечными лучами – обратить особое внимание на наличие в рационе витамина D
Кроме того при переломе позвоночника могут быть повреждены не только позвонки, но и межпозвоночные диски, суставы, связки и мышцы. Возможно сдавливание спинного мозга и защемление нервных корешков, что даёт о себе знать болевым синдромом и другой неврологической симптоматикой. Для улучшения нервно-мышечной передачи и восстановления нейронных структур рекомендуется повышенное потребление продуктов, богатых витаминами группы В.
Также диета при переломе позвоночника должна содержать продукты, полезные для хрящевой ткани. Это богатые коллагеном желе, холодец, заливная рыба и т.п. Мощным хондропротекторным действием обладает корень одуванчика, из которого сегодня производится препарат для здоровья суставов. Его соединения тараксацин и тараксацерин способствуют синтезу в печени веществ, активизирующих рождение костных клеток.
- Диета при переломе ребер сходна с той, что рекомендуется после травмы позвоночника. Ведь при этой разновидности травмы также могут быть повреждены рёберно-позвоночные суставы с развитием последующей межрёберной невралгии. Кроме того, возможны такие осложнения, как ушиб внутренних органов и дыхательная недостаточность, перерастающая в пневмонию. Поэтому сердце и лёгкие требуют особой поддержки. Особую роль в такой ситуации приобретает достаточное поступление с пищей белка, магния, цинка, меди, витаминов С, А, группы В, особенно В3. Норма соли – не более 6 г в день. Также не стоит слишком много пить, так как жидкость повышает нагрузку на сердце. Пищу желательно измельчать до состояния однородной массы.
- Питание при переломах костей рук ограничивает физическую активность лишь отчасти. Больной может гулять, выполнять упражнения без участия сломанной конечности. Поэтому снижать калорийность дневного рациона не следует. Питание при переломе руки в пожилом возрасте должно быть особенно богато витамином D, так как после 60 лет ухудшается и кишечное усвоение, и выработка в коже этого витамина.
- Питание при переломе шейки бедра требует особенно тщательного подхода в связи с длительной иммобилизацией и постельным режимом на многие месяцы в случае, если не осуществлено эндопротезирование. Важные моменты – легкоусвояемость пищи (желательно измельчать продукты и подавать больному в пюреобразном состоянии) и её приём по 5–6 раз в сутки. Из-за обездвиженности часто ухудшается моторика кишечника, что вызывает запоры. Для их предотвращения необходимо соблюдать правильный питьевой режим (не менее 1,5 л воды в день), включать в рацион кисломолочные и богатые растительными волокнами продукты.

Как необходимо заниматься гимнастикой
Главное правило в лечебной гимнастике — это регулярное и систематическое выполнение упражнений. Однако объяснить маленькому ребенку необходимость занятий порой бывает очень сложно. Поэтому постарайтесь увлечь маленького пациента процессом лечебной физкультуры, проводя занятия в увлекательной игровой форме. Многие детки подражают своим родителям, поэтому ребенок будет намного охотнее заниматься вместе с мамой или папой, повторяя за ними упражнения.
Старайтесь внести в занятии максимальное разнообразие, периодически меняя упражнения, это важно, чтобы маленькому больному гимнастика не наскучила. Если малыш действительно устал, будет целесообразно прекратить тренировку и продолжить ее несколько позже
Дополнительные рекомендации
Несмотря на высокие показатели эффективности и результативности лечебной гимнастики, одних лишь упражнений для полной победы над вальгусной деформацией стоп у ребенка может быть недостаточно, особенно если болезнь находится в тяжелой, запущенной стадии. Ускорить процесс выздоровления поможет выполнение следующих предельно простых рекомендаций:
- Подберите ребенку качественную, удобную обувь с ортопедическими стельками.
- Делайте малышу теплые ножные ванночки с добавлением хвои или же морской соли. Такие терапевтические процедуры способствуют устранению напряжения в области мышечных групп и связок стопы.
- Совмещайте занятия лечебной физкультуры с массажем стоп, который рекомендуется делать регулярно.
- Составляя комплекс упражнений, обязательно проконсультируйтесь по этому поводу со специалистом.
- Хороший эффект дают занятия такими видами спорта, как плавание и упражнения на шведской стенке.
Что же касается профилактики данного заболевания, то предупредить развитие вальгусной деформации стопы у ребенка помогут грамотное планирование беременности и регулярное посещение специалиста в период ожидания малыша. Кроме того, не рекомендуется начинать ставить на ножки кроху, еще не достигшую восьмимесячного возраста. Следите за весом и развитием ребенка: лишние килограммы как и недостаточная масса тела, также выступают факторами, провоцирующими развитие вальгусной деформации.
Когда ожидать положительных результатов?
При систематическом подходе к занятиям лечебной физкультурой и строгом соблюдении рекомендации специалистов, первые результаты становятся заметны уже после недельного курса. Малышам легче ходить, устраняются болевые ощущения и чувство дискомфорта. Определить длительность лечения сложно, поскольку это зависит от стадии патологического процесса и индивидуальных особенностей малыша.
Наиболее ярко выраженные результаты лечебная гимнастика для стоп при вальгусе дает после года регулярных, систематических занятий.
Лечебная физкультура при вальгусе у детей — проверенная временем, эффективная методика, которая позволяет устранить признаки деформации и приостановить дальнейшее развитие патологического процесса. Для достижения предельно благоприятных результатов рекомендуется совмещать гимнастику с лечебным массажем и ношением ортопедической обуви.
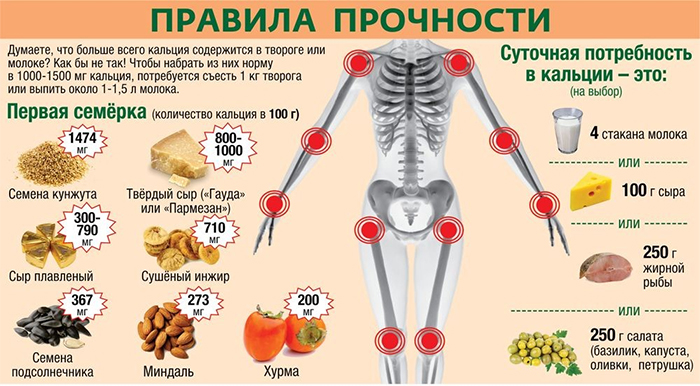
Симптомы дефицита кальция
Поскольку кальций принимает участие в важных процессах, протекающих в человеческом организме, его недостаток вызывает неприятные симптомы. При незначительном отклонении от нормы может возникнуть кариес и общее ухудшение состояния зубов. Наиболее опасным последствием дефицита кальция является остеопороз. Это заболевание, при котором кости становятся ломкими, в связи с чем возрастает вероятность переломов.
На заметку! Данные статистики свидетельствуют о том, что 25% мужского и 34% женского населения России болеют остеопорозом.
При дефиците кальция могут возникнуть болезненные ощущения в мышцах и костях, появиться судороги, ощущаться онемение конечностей. В тяжелых случаях недостаток данного элемента приводит к сердечной недостаточности, которую невозможно вылечить медикаментозными препаратами.
Другие симптомы нехватки кальция в организме:
- атеросклероз;
- ослабление иммунных функций;
- сахарный диабет;
- депрессия;
- сбои сердечного ритма;
- артрит;
- остеохондроз;
- плохая свертываемость крови.
Особенно опасен недостаток данного элемента в детском возрасте. На раннем этапе развития организма происходит формирование костей. При гипокальциемии возникают расстройства нервной системы, меняется глазной хрусталик. В некоторых случаях развивается рассеянный склероз.
Физиотерапия при вальгусной деформации стопы
Физиотерапия – дополнительная составляющая, призванная уменьшить или купировать полностью болевые синдромы, восстановить подвижность суставов стопы, активизировать основные обменные процессы, снизить риск проявления осложнений
Важно помнить, что процедуры неэффективны, если пытаться лечиться только с их помощью. Реабилитация даст улучшения в случае, когда правильно подобран комплекс мероприятий
Получите онлайн консультацию
прямо сейчас.
Получить
Спектр методов физиотерапии при выраженной деформации стопы необыкновенно широк. Пациенту с вальгусной стопой могут рекомендовать ударно-волновую, грязевую терапию, коррекцию с помощью лазера, лечение ультразвуком, магнитами, электрофорезом, синусно-модулированными токами. Максимальным физиотерапевтическое воздействие будет при 1 и 2 стадии халюс вальгус.
Ударно-волновая терапия (УВТ) – основана на применении волн акустической природы по принципу безвредного «удара-отталкивания». Проникая сквозь ткани мышечной системы, волны положительно действуют на кости, хрящи, суставы. Способны убирать застойные явления халюс вальгус, усиливать обмен веществ, кровоток и насыщение кислородом.
Лазер – сравнительно новая процедура. В основе лежит воздействие лазерного излучения и тепла на клетки поврежденного участка стопы (высвобождаются кальций-ионы, активнее всасывается белок фибрин из плазмы крови, стимулируется кровообращение). Помогает устранить отеки и воспаления, способствует исчезновению наростов.
Ультразвук также широко применим для избавления от данного вида деформации. Желаемого терапевтического эффекта добиваются путем местного прогревания под действием аппарата, в мышцах и суставах стимулируется усиленная выработка коллагена, пропадают отеки и покраснения.
Лечение вальгусной стопы грязями основано на тепловом воздействии. Лечебные грязи нагревают и прикладывают компрессом на пораженный участок. Метод дает больший эффект в сочетании с массажем. По механизму воздействия (как согревающий компресс на вальгусную стопу) похожи аппликации парафина и озокерита.
Магнитотерапия – физиотерапевтическое действие осуществляется при помощи магнитного импульса, который ускоряет циркуляции крови в определенных участках, снижает болевой синдром, оказывает противовоспалительное действие.
Электрофорез – комбинированный ввод лекарственного вещества (к примеру, необходимого организму кальция) на нужную область посредством тока.
Электростимуляция – метод лечения с применением стимуляции мышц токами. Помогает убрать боли и нормализовать работу мышц.
Подобрать подходящий тип физиотерапии при разновидностях деформации стопы самостоятельно невозможно. Дело в том, что каждая методика по-разному эффективна, и, помимо оздоравливающих элементов, предполагает и противопоказания. Выбор вида воздействия, продолжительности курса, коррекция лечения остается за физиотерапевтом.
Минералы и витамины, как основа рациона питания
Основными помощниками для срастания поврежденной костной ткани ноги станут кальций и витамин D. Их полноценное поступление в организм станет тем фактором, который поможет быстро подняться человеку на ноги после травмы. С их помощью хрящи и костная ткань намного быстрее срастется.
Микроэлемент кальций довольно активно взаимодействует с магнием, что положительно сказывается на биохимических процессах при переломах. Этот элемент находится в бананах, морском окуне, зародышах пшеницы, миндале.
Также достаточное количество кальция содержится в следующих продуктах:
- Продукты из молока – от сметаны и до ряженки.
- Орехи, бобы, разного рода семена — фасоль, горошек, соя, мак, миндаль.
- Свежие овощи, зелень и ягоды — брокколи, морковь, редиска, сельдерей, вишня, абрикосы, виноград, смородина.
- Морепродукты — мясо лосося и сардины.
Витамин D содержится в таких продуктах, как:
- Рыбий жир содержит просто огромное количество данного витамина.
- Палтус, треска.
- Сырой желток яйца, печень, масло растительного происхождения.
- Петрушка, овес, хвощ, одуванчик, люцерна.
- Картофель.
Следует упомянуть, что витамин D вырабатывается и на коже при попадании на нее солнечных лучей, поэтому больным полезно чаще находиться на солнце. Но ограничиваться только одним приемом продуктов с кальцием и витамином D не стоит. В продуктах имеется много других составляющих, которые улучшают процесс срастания костей.
Витамин C
Питание при переломах ноги должно включать в себя употребление витамина С. А если использовать его совместно с кальцием и витамином D3, то пострадавший получает замечательную схему восстановления костной структуры, в которой только аскорбиновой кислоте отведена роль связующего компонента.
Для того чтобы потребность организма в витамине С была удовлетворена следует употреблять много цитрусовых или болгарский перец. Большое его содержание найти именно в этих продуктах
И неважно, в каком виде их принимать – целыми или в виде сока
Цинк
Основная роль цинка заключается в ускорении роста костной мозоли необходимой при переломе. Так как этого микроэлемента больше всего содержится в продуктах животного происхождения, то врачи, прежде всего, включают в питание после перелома руки или ноги включают рыбу.
Цинк также содержится в растительных продуктах, а именно в семенах подсолнечника, тыквы и бобовых культурах. Но следует знать, что в составе многих растений присутствует фитиновая кислота, негативно действующая на усвоение цинка. Поэтому лучше всего получать данный элемент из продуктов животного происхождения.
Фосфор
Для восстановления костей также необходим фосфор. Получить его можно из икры осетровых рыб, бобовых, сыра, говяжьей печени, яичного желтка. Содержится он в гречке, овсянке, тыкве и грецких орехах. Фосфор в больших количествах может принести вред организму и с ним необходимо быть осторожным. Излишек данного вещества ухудшает усвоение кальция, а костная мозоль при переломе будет медленнее образовываться. А это чревато тем, кость можно заново сломать при незначительной нагрузке.
Калий
Калий считается неотъемлемым участником процесса восстановления костной структуры при переломах. Выработка калия происходит в желудке и за это отвечает нормальная микрофлора в желудочно-кишечном тракте. Если пострадавший страдает дисбактериозом и имеет проблемы с желудком, то тогда необходимо устранить патогенную микрофлору и наладить выработку калия. Для этого в рацион человека с переломом следует включить кисломолочные продукты.
Преимущества и недостатки соблюдения правил питания
- ускоряет заживление перелома;
- укрепляет костную мозоль, предотвращает вымывание кальция из тканей;
- устраняет отеки, уменьшает хронические воспаления в организме;
- улучшает состояние кожи, ногтей и волос.
- диета требует тщательного планирования меню;
- во время восстановления запрещено употреблять кофейные и спиртные напитки;
- рацион, богатый белками, кальцием, фосфором и коллагеном, опасен при нарушениях работы почек и сердечно-сосудистой системы.
Скидка1 000 R
Промокод
Скидка 1000 рублей на первый заказ!
с 2021-10-20 00:00:00 до 2021-12-31 23:59:00
WELCOME1000
/engine/go.php?url=aHR0cHM6Ly9hZC5hZG1pdGFkLmNvbS9nL2J0d2Vob2VteWI1Njg4MDdjODBiYWViOTgyY2QwYS8%2FaT0z
Скопируйте и вставьте этот код в специальное поле при оформление заказа
Копировать
Перейти к магазину
Как ускорить срастание костей после перелома в пожилом возрасте
При травмах необходимо, чтобы в пище в достаточном количестве содержались:
- Витамины:
- Д – помогает лучше усваивать кальций.
- В12 – поддерживает плотность костной ткани, предотвращает хрупкость.
- В6, фолиевая кислота – способствуют синтезу коллагена, формированию каркаса костей.
- С (аскорбиновая кислота) – помогает развитию костной мозоли, укрепляет защитные функции организма.
- К – препятствует вымыванию кальция.
- Ретинол – составляет основу соединительной ткани, участвует в формировании костей.
2. Микроэлементы:
- Кальций – придает прочность костям.
- Марганец – отвечает за процессы развития костных тканей.
- Цинк – ускоряет образование новых клеток.
- Магний – принимает активное участие в процессе регенерации костных тканей.
- Фосфор – укрепляет скелет, помогает поддерживать его прочность.
3. Кислоты:
- Омега-3 – повышают содержание кальция, сохраняют плотность костей.
- Омега-6 – улучшают иммунную защиту организма, обмен веществ, способствуют здоровью костей.
Что можно есть
При наличии шины рацион не сильно велик. В качестве основной пищи больному разрешают молоко, овощной или мясной бульон. Для восполнения протеинов можно пить сырые яйца. Для обеспечения клетчаткой назначают измельченную овсяную кашу. При приготовлении супа, его впоследствии перемалывают блендером и дают в виде жидкого пюре. Помимо этого, пациенту можно предложить:
- Компот.
- Кисель.
- Смеси и пюре из детского питания.
- Кисломолочные продукты, где отсутствуют твердые частицы.
- Овощные и фруктовые соки.
- Перемолотые каши, разбавленные молоком или бульоном.
Когда снимут шину возвращаться к привычной еде следует постепенно, исключая повышенную нагрузку на челюсть. Чтобы разнообразить рацион рекомендуются овощные пюре, нежирный творог, печень трески, измельченные макароны. Постепенно пищу нужно измельчать все меньше и лишь когда больной сможет есть кашу и супы в неизменном виде стоит начинать добавление более твердых продуктов.
Рекомендованные витамины
При переломе челюсти больному требуются следующие витамины:
- группы B;
- C;
- D;
- K.
Также организм человека нуждается в магнии, кальции, цинке и фосфоре. Витамины при переломах челюсти можно получить не только из продуктов питания. Дополнительно разрешен прием таблетированных препаратов. Таблетки тоже нужно тщательно измельчать.
Витамины B1
Этот витамин также называется тиамином. Он не скапливается в организме. Его поступление должно быть ежедневным.
Суточная потребность в витамине B1 выглядит так:
- взрослым мужчинам — 1,5-2,4 мг;
- женщинам — 1,4-2,3 мг;
- детям — 0,6-1,8 мг.
Продукты, богатые тиамином, представлены в табличке.
Таблица 8. Продукты с витамином B1:
| Продукт | Содержание тиамина (мг/100 грамм) |
|
Чечевица |
0,5 |
|
Овсянка |
0,49 |
|
Пшено |
0,42 |
|
Кукуруза |
0,38 |
|
Греча |
0,3 |
|
Печень |
0,3 (свиная) и 0,5 (куриная) |
Витамин B6
Находится в продуктах животного и растительного происхождения. При смешанном питании потребность в этом витамине удовлетворяется полностью. B6 хорошо синтезируется кишечниковой микрофлорой, его излишки выводятся во время мочеиспускания.
В табличке представлены продукты, богатые B6.
Таблица 9. Продукты с B6:
| Продукт | Содержание B6 (мг/100 грамм) |
|
Фасоль |
0,9 |
|
Облепиха |
0,8 |
|
Тунец |
0,8 |
|
Скумбрия |
0,8 |
|
Сардина |
0,7 |
|
Сладкий перец |
0,5 |
Витамин B12
Это антианемический витамин. Суточная потребность составляет 3 мкг. Верхний допустимый уровень неизвестен. Рекомендованные продукты перечислены в табличке.
Таблица 10. Продукты с B12:
| Продукт | Содержание B12 (мг/100 грамм) |
|
Осьминог |
20 |
|
Кролик |
4,3 |
|
Морской окунь |
2,4 |
|
Свинина |
2 |
|
Треска |
1,6 |
|
Карп |
1,5 |
|
Голландский сыр |
1,4 |
|
Краб |
1 |
|
Яйца |
0,5 |
|
Сметана |
0,4 |
Витамин C
Другое название этого витамина — аскорбиновая кислота. Суточная потребность для взрослого человека варьируется от 70 до 100 мг. Продукты, богатые витамином C, представлены в табличке.
Таблица 11. Продукты с витамином C:
| Продукт | Содержание B12 (мг/100 грамм) |
|
Шиповник |
1000 |
|
Черная смородина |
200 |
|
Киви |
180 |
|
Брюссельская капуста |
100 |
|
Брокколи |
89,2 |
|
Цветная капуста |
70 |
|
Земляника |
60 |
|
Апельсин |
60 |
|
Краснокочанная капуста |
60 |
Витамин D
Этот элемент необходим для нормализации процесса образования и роста костей. Витамин регулирует кальциево-фосфорный обмен.
Суточная потребность в этом витамине выглядит так:
- взрослые — 10 мкг;
- дети — 10-15 мкг;
- лица, перешагнувшие 60-летний порог — 15 мкг.
Витамин D содержится в яйцах, сметане, сливочном масле, куриной печени и морском окуне.
Витамин K
Принимает участие в формировании костной ткани и поддерживает работоспособность кровеносных сосудов. Суточная потребность составляет 0,2-0,3 мг. Продукты, богатые витамином K, представлены в табличке.
Таблица 12. Продукты с витамином K:
| Продукт | Содержание K (мг/100 грамм) |
|
Шпинат |
482,9 |
|
Салат |
173,6 |
|
Репчатый лук |
166,9 |
|
Огурец |
16,4 |
|
Морковь |
13,2 |
|
Помидор |
7,9 |
|
Груша |
4,5 |
|
Яблоко |
2,2 |
|
Банан |
0,5 |
Продукты с магнием
Этот элемент является одним из наиболее распространенных в природе. Магний — неотъемлемый компонент костей и зубной эмали. Суточная потребность — 400-500 мг. Продукты, богатые магнием, представлены в табличке.
Таблица 13. Продукты с магнием:
| Продукт | Содержание магния (мг/100 грамм) |
|
Соя |
249 |
|
Морская капуста |
170 |
|
Нешлифованный рис |
157 |
|
Горох |
107 |
Продукты с кальцием
До 98% кальция находится в костной ткани, зубной эмали и дентине. Суточная потребность составляет 800-1000 мг. Пожилым пациентам нужно увеличить суточную дозировку до 1200 мг. Продукты, богатые кальцием, представлены в табличке.
Таблица 14. Продукты с кальцием:
| Продукт | Содержание кальция (мг/100 грамм) |
|
Плавленые сыры |
760-1005 |
|
Брынза |
630 |
|
Творог |
154 |
|
Сливки |
86 |
Кому нужна парафинотерапия: рекомендации и противопоказания
Быстрый эффект, низкая цена сделали парафинотерапию популярной во всем мире, однако следует следовать рекомендациям и проводить процедуру по показаниям, помнить о противопоказаниях.
Процедура показана в следующих случаях:
- сухая кожа в межсезонье и летний период;
- финишный этап аппаратного или обрезного педикюра;
- подготовка к массажу ног;
- легкие недомогания, вызванные ревматизмом суставов;
- снижение упругости кожи;
- отеки на фоне сильной усталости.
Проведенный весь день на ногах – хороший повод для посещения косметологического кабинета и парафинотерапии.
Противопоказания:
- варикозное расширение вен;
- аллергические реакции, проявляющиеся на коже стопы;
- кожные заболевания и грибковые инфекции на ногах;
- воспалительные процессы;
- наличие ран и ожогов на ногах, находящихся в активной фазе заживления;
- сахарный диабет;
- потеря чувствительности конечностей;
- сыпь и гнойники;
- сердечнососудистые заболевания и гипертония.
При наличии противопоказаний процедура может не только привести к ухудшению самочувствия, но и необратимым образом сказаться на состоянии здоровья.
Витамин D в продуктах питания
Он активирует всасывание кальция в кишечнике и его проникновение в кровяное русло. Получить этот витамин мы можем летом, обнажив тело под полуденными солнечными лучами, в результате чего он вырабатывается в коже. Но когда на солнце мы бываем редко, а также с октября по март выработка витамина D останавливается. И нам необходимо получать его из пищи или препаратов. Включение этого нутриента в питание при переломах костей обязательно. Хорошими его источниками являются лосось, тунец, сёмга, сельдь, треска и её печень, сардина, рыбий жир. В меньших количествах мы получаем «солнечный» витамин из молокопродуктов, яиц, печени, мяса, грибов.

Коктейли и смеси для срастания перелома
Диетологи рекомендуют дополнять рацион полезными жидкостями. Например, эффективным считается пополняющий баланс жирных омега-3 кислот коктейль для срастания костей:
- Стакан кефира смешивается с семенами льна и кунжута (их берем по 1 чайной ложке), половиной банана, двумя грецкими орехами и столовой ложкой любых измельченных ягод.
- Полученная смесь взбивается в блендере до однородного состояния. Сладкоежки могут добавить в нее ложку меда.
- Принимается дважды в день, за счет чего рост костей стимулируется, клетки обновляются, количество витаминов в организме пополняется. А «гормон радости», содержащийся в банане, еще и повышает настроение.
После перелома руки, крутой говяжий отвар также становится источником получения всех полезных веществ. Для сращения костных тканей эффективно применять, содержащие желатин, смеси – кисели, холодцы, заливное, разные виды желе. Можно приготовить «сибарит» – белковый коктейль из взбитых в блендере 400 г нежирного творога и 400 г свежих фруктов/ягод.








